HEMOS ENCONTRADO ESTA CONVOCATORIA EN INTERNET Y CREEMOS INTERESANTE DARLE DIFUSIÓN, PUES TODOS LOS QUE PADECEMOS ESTAS ENFERMEDADES ESTAMOS INCLUIDOS EN LA MISMA.

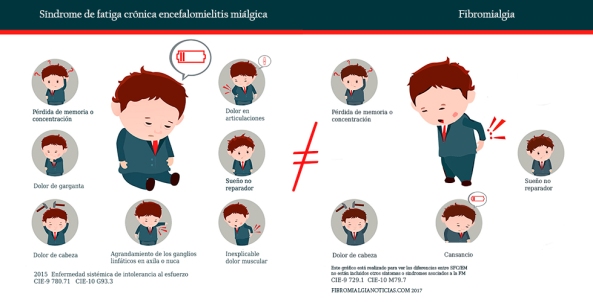
La Fibromialgia (FM) y la Encefalomielitis Miálgica (EM, antes llamada Síndrome de Fatiga Crónica) son enfermedades reconocidas en el año 1992 por la Organización Mundial de la Salud
26 años después de ser reconocidas como enfermedades por la OMS, siguen siendo las grandes desconocidas de la sociedad y los profesionales que deben diagnosticarla, pese a que afecta entre un 3% y un 6% de la población mundial. Por otro lado, el Síndrome Químico Múltiple (SQM) ni siquiera está considerado más allá de un tipo de alergia grave, a nivel internacional. En el caso de la Electrohipersensibilidad o Hipersensibilidad Electromagnética (EHS), su estado de reconocimiento es incluso peor.
- Sólo en España, estas enfermedades o síndromes ya afectan casi a TRES MILLONES de personas,
- cada vez se desarrolla más comorbilidad o coexistencia de varias de ellas en un mismo paciente,
- se amplía cada vez más el abanico de edades de personas a quienes afectan,
Sin embargo, se mantiene aproximadamente en todas ellas la prevalencia en mujeres, que en Fibromialgia ronda aproximadamente el 85% de la población afectada, disminuyendo algo este porcentaje cuando abordamos el resto de los síndromes. Tienen mayor incidencia en mujeres de, aunque en los últimos tiempos, se vienen detectando en personas cada vez más jóvenes e incluso en menores.
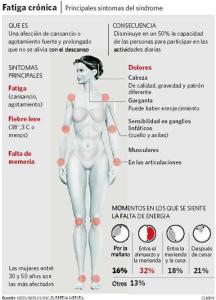
Su sintomatología tiene patrones comunes a saber: dolor muscular generalizado, fatiga, dolores de cabeza, dificultad para conciliar el sueño, y problemas de agilidad mental, entre otros, siendo su principal diferencia la causa o causas que parecen originar estas patologías, y por ello no se pueden englobar bajo la luz de una misma denominación ni con los mismos criterios de tratamiento. En el plano de la realidad, lo único que tienen en común es su perfil crónico, gradualmente invalidante, la ausencia de tratamientos y cura. En definitiva, todas ellas dificultan y limitan las actividades de la vida diaria de quienes la padecen.
Todas estas enfermedades están contempladas en los casos de los artículos 431 y 492 de nuestra Constitución, pero la realidad vivida por los afectados y afectadas de estas enfermedades es totalmente diferente a como pueden percibirla los altos cargos y las personas no aquejadas por esas dolencias.
En este punto, es necesario reconocer el fundamental papel que juegan, en toda España, las asociaciones de enfermos y sus familias en la defensa de los derechos de las personas afectadas por estos cuatro síndromes autoinmunes, promoviendo su visibilización y trasladando a la sociedad y a las instituciones las necesidades de este colectivo, planteando que se hace indispensable avanzar en el ámbito de la investigación científica para lograr la detección precoz insistiendo en la formación de los profesionales sanitarios.
Teniendo en cuenta que la FM ya fue reconocida por la Organización Mundial de la Salud en el año 1992, muchos médicos, en contra de lo dictaminado, insisten en que se trata de una neurastenia (trastorno psiquiátrico), como habían sido catalogadas antes del CIE-9.
Más adelante, el 1 de enero de 2009, la Comisaria de la Dirección General de Sanidad y Consumo de la Unión Europea, Dña. AndreoulaVassilou el 1 de enero del 2009, respondía a varios eurodiputados, que no había “razón para rechazar el tratamiento en ningún Estado Miembro, aduciendo la supuesta inexistencia del trastorno como ocurría anteriormente, pues es una enfermedad neurodegenerativa de desarrollo neurológico y cerebral y no psiquiátrico».
El Día Mundial de la Fibromialgia de 2017, la Agencia Europa Press publica un comunicado de salud online sobre las nuevas evidencias biológicas (neuroendocrinas-inmunológicas) sobre la EM/SFC y SQM, apuntadas por los investigadores españoles de diferentes clínicas. Y se mencionan ciertos tratamientos.
Respecto a EM/SFC, a partir del 1 de enero del 2016, según publica el Ministerio de Sanidad, Servicios Sociales e Igualdad, en su página web (solamente on line, sin versión en papel), está ya reconocido como Síndrome de Fatiga Postviral, Encefalomielitis Miálgica (que no la simple fatiga crónica no explicada, R. 53.82). Está incluido en el capítulo VI de Enfermedades del Sistema Nervioso, concretamente dentro de “Otros trastornos del Encéfalo”, en el subepígrafe G93.3.
Hay que añadir que las últimas investigaciones ya han aportado evidencias biológicas demostrativas de estas enfermedades. Si estas pruebas no se han podido llevar al ámbito clínico es por sus amplios costes, no por su falta de fiabilidad. Por lo tanto, queda ampliamente demostrado que estas enfermedades no son consecuencia de trastornos mentales.
Hoy en día se ha comprobado que la comorbilidad de estas patologías entre sí es cada vez más frecuente. Sin embargo, el mero hecho de disponer ya de un diagnóstico médico en una de ellas, dificulta de sobremanera cualquier petición de ser derivados a otros especialistas, cuando aparecen nuevos síntomas vinculados a otras patologías. Por ejemplo, el facultativo que trata a una enferma de FM que empieza a sentir dificultad para respirar por culpa del cloro del agua, va a tender a ignorar ese síntoma y lo va a achacar a la FM, antes que sospechar que pueda estar desarrollando SQM.
En cuanto a la EHS, tenemos referencias de ella, junto a la SQM, en la “Declaración científica internacional de Bruselas sobre EHS y SQM” (2015), tras el 5º Llamamiento del Congreso de París, el 18 de mayo de 2015, en la Real Academia de Medicina, Bruselas (Bélgica):
Por lo tanto, pedimos a todos los organismos nacionales e internacionales que sean conscientes de este crítico problema de salud y que, con urgencia, ejerzan su responsabilidad, más concretamente, la OMS, de actualizar de sus consideraciones sobre EHS de 2005 y 2014 y que reconozca la EHS y la SQM como parte de la Clasificación Internacional de Enfermedades de la OMS (CIE) como es ya el caso particular en Alemania y Japón, que clasifican la SQM bajo un código específico”
La EHS y la SQM deben estar representadas por los códigos particulares del CIE de la OMS con el fin de aumentar la conciencia de la comunidad médica, los gobiernos, los políticos y el público en general y así fomentar la investigación sobre la población que adquiere estos síndromes patológicos y capacitar a los médicos sobre las medidas de prevención y los tratamientos médicos eficaces.
No entendemos cómo muchos facultativos tratan a sus pacientes como si fueran enfermos con trastornos psicológicos, haciéndoles creer que se tratan de síntomas psicosomáticos y humillándolos con comentarios innecesarios, habiendo estudios científicos lo suficientemente claros que evidencian la identidad biológica y no psicológica de estas patologías. Nos parece que la gran mayoría de los pacientes están recibiendo un trato ofensivo y es ésta la mayor causa de que se genere en los afectados y afectadas problemas de depresión, sabiendo que son tratados de este modo por las únicas personas a las que pueden acudir para que les ayuden en nuestra enfermedad que, por ende, sabemos que es incurable.
Nos disgusta que, habiendo documentos oficiales elaborados por el Ministerio de Sanidad que recogen de forma tan explícita los protocolos de actuación con estos pacientes, muchos facultativos los desconozcan, siendo los propios afectados, la mayoría de veces a través de las Asociaciones, quien sean los que impriman y lleven estos documentos a sus médicos de atención primaria, urgencias y especialistas, para que sepan cómo actuar y qué medidas tomar en cada caso.
No comprendemos cómo la OMS no ha reconocido aún oficialmente la SQM y la EHS como patologías, habiendo evidencias científicas más que sobradas que corroboran su reconocimiento. Nos hace pensar que para ciertas instituciones públicas pesan más los intereses socioeconómicos que inciden directamente con las empresas más importantes de los sectores relacionados, que la salud de los ciudadanos y ciudadanas. Por tanto, nuestra petición en este punto sería también pedir al Gobierno español que presente en el Parlamento Europeo una petición formal, apoyando la Declaración de Bruselas de 2015, que ayude a regular esta situación de manera internacional, sabiendo que tal reconocimiento internacional redundaría en beneficio para todos los afectados y afectadas en España.
QUÉ ES FIBRO PROTESTA YA?
FIBRO PROTESTA YA, entidad sin ánimo de lucro creada en 2015, e inscrita como Asociación Nacional, lucha desde su creación por la visibilidad de estas enfermedades multisistémicas y el reconocimiento de los derechos de los afectados de dichas patologías, mediante diferentes acciones.
FIBRO PROTESTA YA organiza una exposición virtual de retratos de enfermos neuro inmunes(FM, EM/SFC, SQM, EHS) para la primera semana de septiembre 2020.
BASES:
- Pueden participar todos los enfermos que lo deseen enviando un retrato en blanco y negro con los labios y las uñas azules con la expresión y posturan que deseen.
- Los detalles de uñas y labios tendrán que ser realizados virtualmente por el fotógrafo que haga el retrato.
- En la foto tendrá que figurar el logo de Fibro Protesta Ya, el nombre del enfermo, su lugar de residencia y claro el nombre del fotógrafo.
- Los participantes deberán adjuntar en el email que envíen que ceden su imagen para la exposición virtual y una posible exposición presencial en alguna casa de cultura o sala de exposición.
- Las fotos se enviarán a directivafibroprotestaya@gmail.com del 2 de junio al 2 de Agosto 2020.
- No se mantendrá correspondencia con los participantes
Quedamos a la espera de sus envíos.
Muchas gracias a tod@s.
FUENTE: https://www.nuevatribuna.es/


























Debe estar conectado para enviar un comentario.